Общие принципы и методы склеротерапии
На сегодняшний день склеротерапия — одна из наиболее популярных малоинвазивных («безоперационых», пункционых) методик, что позволяет не только устранять варикознорозширеные вены, но и проводить коррекцию нарушенной, в результате варикозной болезни, гемодинамики (ликвидировать патологические токи крови — рефлюксы). Популярность склеротерапии связана с отсутствием наркоза, операции, низкой себестоимостью манипуляции, технической простотой, доступностью и практически идеальным эстетичным и функциональным результатом.
Склеротерапия — это влияние специальных веществ (склерозантов) на внутреннюю оболочку венозной стенки (интима), что приводят к ее повреждению, с последующим склеиванием стенок и превращением вены в беспросветный сполучнотканевой тяж. После влияния склерозанта тонкий сполучнотканевой тяж образуется в течение 2-6 месяцев, в дальнейшем он поддается рассасыванию и полностью исчезает через в 1-1,5 года. Главным преимуществом склеротерапии является отсутствие разрезов — все манипуляции осуществляются через прокол кожи иглой — это обеспечивает максимальную безопасность пациента и оптимальный функциональный и косметический эффект.
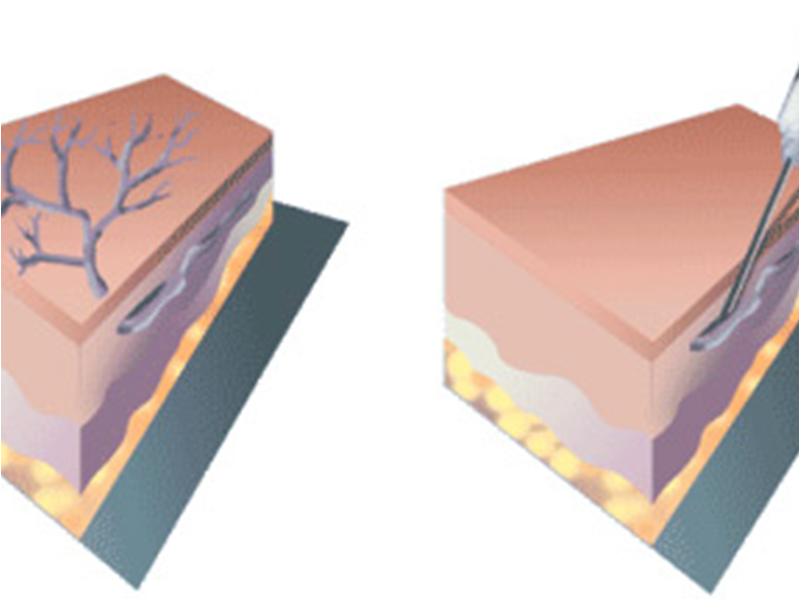
Склеротерапия не действует на первопричину возникновения варикозной болезни и в большинстве случаев рассматривается как чисто косметологическая методика, что позволяет избавиться от внешних проявлений заболевания. Склеротерапия, как правило, не может служить альтернативой операции, а используется лишь при первых проявлениях болезни, которая достаточно актуальным для молодых пациентов.
Препарат для склеротерапии (флебосклерозант).
СКЛЕРОВЕЙН (SCLEROVEIN®)
Общая характеристика:
международное название: polidocanol;
основные физико-химические свойства: прозрачный, бесцветный раствор
состав: 1 мл раствора для инъекций содержит полидоканолу 600 — 5 мг или 10 мг или 20 мг или 30 мг или 50 мг.
вспомогательные вещества: этанол, хлорбутанолгемигидрат, вода для инъекций
Раствор для внутривенных инъекций.
Фармакотерапевтична группа. Склерозирующие средства для локального введения
Код АТС С05вв02.
Фармакодинамика. Полидоканол имеет склерозирующую и в то же время локально обезболивающие действие. За счет этого обеспечивается почти безболезненная облитерация варикозных узлов. Действие направлено, главным образом, на эндотелий. Полидоканол имеет большое роднит с поврежденным эндотелием, при этом не действует на невредимые участки, так что склерозирующий эффект возникает лишь в действительно варикозный измененной, а не просто цилиндрованой умеренно расширенной вене. В основу склерозирующего действия положено раздражение поврежденного эндотелия вены, которое влечет локальный тромбоз. Благодаря тугой фиксирующей повязке, которая налаживается после инъекции, стенки вены сжимаются, и это предотвращает реканализацию тромба, который образуется, а следовательно происходит желаемое превращение тромба на фиброзный рубцовый тяж. При паравазальной аппликации Полидоканолу образования локального отека приводит к сжиманию кровеносных сосудов варикозных вен и рубцового затвердения. В случае правильного выбора концентрации и дозирования, а также корректной техники лечения и обслуживания больного на стадии выздоровления (компрессионное лечение) Полидоканол хорошо обеспечивает надежную и длительную облитерацию.
Полидоканол: уже через 12 часов после внутривенной инъекции почти 90 % введенного Полидоканолу удаляется из крови. При повторных введениях Полидоканола накопление исключается. В результате проведенных опытов после одноразового внутривенного введения были установлены следующие показатели: связывание с белками плазмы 64 %, конечное время полувыведения 4 часа, объем распределения — 24,5 л, общий клиренс 11,7 л/час., почечный клиренс 2,43 л/час. но билиарный клиренс 3,14 л/час.
Облитерация варикозных узлов (варикоз ветвей центральной вены, магистральных вен; прорывный или перфорирующий варикоз; амбулаторное, оперативное лечение варикоза в сочетании со склеротерапией), лечение телеангиоэктазий, геморроя, трещин заднего прохода и гемангиом.
Склеровейн вводится лишь внутривенно (облитерация варикозных вен) и под слизевую оболочку (облитерация геморроя).
За общими правилами нельзя превышать дозу из расчета 2 мг/кг массы тела на день!
Распространенный варикоз лечится в несколько сеансов.
Для пациентов, склонных к гиперчувствительным реакциям, при первом лечении дается лишь одна инъекция. В зависимости от результатов лечения и размера зоны распространения облитерации при следующем лечении можно делать несколько инъекций, придерживаясь максимальной дозы (2 мг/кг / день).
Гемангиома: Порядок действий таков же, но не всегда за один сеанс можно полностью справиться со всей ангиомой.
склерозирование варикозных узлов: только внутривенные инъекции, по возможности также при телеангиоэктазиях;
склерозирование геморроидальных узлов: только внутривенные инъекции в верхнюю часть узла;
как и все средства для склерозирования, Склеровейн никогда нельзя вводить внутриартериальный, потому что это может повлечь тяжелые некрозы, которые могут, в свою очередь, привести к ампутации. В таких случаях следует немедленно применять сосудистую хирургию (см. Предостережение).
Дополнительно к указаниям, приведенным в разделе Дозирования, следует придерживаться таких предохранительных мероприятий: поскольку нельзя исключать шоковой реакции, в случае склерозирующей терапии, всегда должны быть заготовлены лекарства для контрмер.
Самым частым и самым главным осложнением является как паравенозная, так и внутриартериальная инъекция: паравенозная аппликация может повлечь некроз кожи, который плохо заживает и в результате которого могут возникать изменения пигментации и потеря чувствительности. Следует считатся также с возможным поражением соседней артерии. Некрозов нужно лишиться как можно быстрее.
Ошибочная внутриартериальная инъекция приводит, как правило, к периферийным порезам и длительным некрозам, а при определенных условиях, и к потере конечностей. Поэтому после внутриартериальной инъекции следует принять такие меры: Одним шприцем ввести 5-10 мл 1-2%-ного лидокаина или гепарину 500 I.U. Ишемическую ногу запаковать в вату, положить низко и осторожно доправить пациента к больнице в отделение сосудистой хирургии.
При нефропатиях, в частности гломерулонефритах и нефрозах, гепатопатиях, острых и хронических болезнях сердечной и сосудистой системы, лихорадке, облитерирующему ендартериите II степени, преклонном возрасте или плохом общем состоянии, бронхиальной астме и геморрое: остром воспалении анального отверстия — нужно точно определить показание для применения.
Для всех склерозирующих средств действует суровое определение показаний на лице, поскольку после внутрисосудистой инъекции может измениться артериальное давление и повлечь необратимое повреждение глаз (слепоту).
При облитерации щиколотки с целью избежания избыточной облитерирующей реакции дают лишь незначительную дозу с низкой концентрацией. Следует также учитывать угрозу случайной внутриартериальной инъекции в месте щиколотки.
Косвенное действие:
Гиперпигментация, перифлебит и некрозы, в частности при паравазальной инъекции. Иногда случаются психогенный обусловленные реакции, такие как коллапс, одышка, ощущение давления, локальные нарушения чувствительности, в отдельных случаях временное головокружение, тошнота, ухудшение зрения и металлический привкус, редко кожные аллергические реакции, очень редко аллергический шок или реакции, похожие на астматические. При геморрое под время и после инъекций временная боль, у мужчин в зоне 11-часового узла. В отдельных случаях возможна также боль в области предстательной железы и очень редко — временные нарушения эрекции. Незначительное следующее кровотечение с места инъекции и незначительные некрозы слизевой оболочки, с незначительной болью, которые проходят за считанные дни. Изменению цвета кожи за счет гемосидерина после облитерации на месте прежней варикозный расширенной вены нельзя предотвратить полностью, но можно уменьшить благодаря проколу-надрезу и удалению тромба. Поэтому следует носить компрессионные повязки на протяжении 6-8 недель и избегать действия солнечных лучей. Изменение цвета исчезает через год почти полностью.
Сверхчувствительность и эмболия легких является редкостью, если вообще можно установить такую причинную связь.
Хлорбутанол, который содержится в препарате, может изредка повлечь внезапное и резкое снижение артериального давления крови.
Внутриартериальное введение препарата через угрозу тяжелого вреда (в частности, гангрены соответствующей конечности) сурово противопоказанное.
Известна непереносимость средств для склерозирования. Состояние после недавнего тромбоза, повреждения глубоких вен, облитерирующий ендартериит III и IV степеней, прикованность к кровати, например, лежащих больных, имеется инфекционное повреждение, первый триместр беременности, сахарный диабет, острые тяжелые сердечные болезни (миокардит, инфаркт миокарда), все заболевания и ситуации, которые возникают с ограничением свободного передвижения. Острые воспаления в области анального отверстия противопоказаны при облитерации геморроидальных узлов.
Передозировка:
Передозировка в результате превышения дозы или концентрации препарата может повлечь локальные некрозы, особенно при паравенозной аппликации. В зависимости от количества и концентрации введенного Склеровейна в этом случае в том же месте делают инъекцию 1%-ного Новокаина (0,5-2 мл) или физраствор (5-20 мл) по возможности вместе с гиалуронидазой.
Особенности применения. Период беременности и грудного выкармливания:
Относительно Склеровейну нет никаких данных ни о контролируемых опытах на животных, ни об исследовании у беременных женщин. При таких условиях препарат следует давать лишь в том случае, если потенциальная польза преобладает риск для плода. В первой трети беременности и после 36 недели беременности склерозирование проводить не нужно. Матери, которые кормят ребенка грудью, не должны принимать Склеровейн.
Взаимодействие с другими лекарственными средствами.
Поскольку Полидоканол является склерозирующим и местно обезболивающим средством, то при одновременном приложении с обезболивающими средствами (например, лидокаин) существует угроза усиления их антиаритмичного действия. Поэтому после хирургического удаления основных варикозных узлов облитерация боковых варикозных узлов осуществляется лишь с интервалами в 1-2 дня.
Условия и сирок хранения. Хранить в недоступном для детей месте при комнатной температуре 15-25° С. Термин пригодности – 5 лет. Не применять по окончании срока пригодности.
После первого открытия флакона хранить в холодильнике на протяжении суток.
Условия отпуска:
За рецептом.
Упаковка.
Раствор для инъекций 0,5%; 1%; 2%; 3%; 5%; в флаконах по 30 мл.
Производитель. Г. Стреули и Ко. АГ Швейцария G. Streuli & Co. AG Switzerland
Адрес. Банхофштрассе 7 СН-8730 Узнах, Швейцария; Bahnhofstrasse 7, Uznach, Switzerland
Владелец лицензии Резинаг АГ, Швейцария. Resinag AG Switzerland
Адрес. Гринбахштрасе 17, 6300 Цуг, Швейцария. Grienbachstrasse 17, 6300 Zug, Switzerland.
Во всех случаях перед лечением проводится проба на переносимость препарата!
Побочные эффекты и осложнения
Ранние:
- Сильная боль и ощущение «жара» после введения склерозанта возникают очень редко, зависят от места инъекции и концентрации раствора, проходят быстро. Чаще всего пациентами отмечается незначительное ощущение «жара» или «пощипывание» в течение 1-2 часов после инъекций.
- Ваго-вагальни реакции (головокружение, головная боль, сердцебиение, повышена потливость, тахикардия, обморочное состояние) — могут возникнуть у излишне возбудительных пациентов и специальной терапии не требуют.
- Местная крапивница (покраснение кожи непосредственно над сосудами, в которые вводится препарат) — обусловленная нарушением проницаемости эндотелия в результате химического ожога. Проходит самостоятельно.
- Аллергические реакции (бронхоспазм, отек Квинке, анафилактический шок) встречаются крайне редко и в основном у пациентов, которые раньше имели аллергические реакции на любые лекарственные препараты. Поэтому важно сообщить врачу об этом. Аллергические реакции снимаются специальной медикаментозной терапией.
- Образование «пихурей» встречается в 0,5 – 1 % случаев. Является результатом попадания склерозанта в мелкие внутрикожные сосуды (капилляры). «Волдыри» обрабатываются концентрированным раствором перманганата калия и проходят бесследно в течение нескольких дней.
- Сильный отек ноги — в подавляющем большинстве случаев связанный с неправильным бинтованием, потому важно научиться правильно бинтовать ногу при использовании эластичных бинтов. У пациентов, которые используют компрессионный трикотаж, — практически не встречается.
- Тромбоз глубоких вен является крайне редким осложнением и наблюдается в одного из 10000 пациентов. Чаще встречается у людей, которые перенесли раньше тромбоз глубоких вен, на фоне тромбофлебитичних состояний и онкологических заболеваний. Требует тщательного обследования и лечения в условиях хирургического стационара.
- Повреждение нервных стволов и внутриартериальные инъекции. Серьезное осложнение, которое связано с грубыми техническими ошибками. Требует специального лечения.
Поздние:
- Постинъекцийний тромбофлебит обычно возникает в результате расширения показаний к инъекционному лечению или в результате технических погрешностей. Требует специфического лечения.
- Постинъекцийна гиперпигментация (потемнение кожи в зоне инъекции) –причиной является синтезом и накоплением меланина в клетках эпидермиса при локальной воспалительной реакции после инъекции склерозанта; попадание через поврежденную стенку вены в эпидермис и собственно кожу разрушенных эритроцитов и гемоглобина. Стойкая гиперпигментация встречается приблизительно в 2% пациентов. Около 10% пациентов имеют умеренную гиперпигментацию на срок до 6 месяцев после лечения; полностью исчезают через 10-12 месяцев. В некоторых случаях целесообразно проведение косметических процедур для ускорения процесса нормализации расцветки кожи.
- Некрозы кожи и подкожной клетчатки — очень редкое осложнение, которое возникает при попадании значительного количества склерозанта за пределы сосуда в окружающую клетчатку и представляет собой омертвления участка кожи в зоне инъекции. На фоне местного лечения полностью заживает в течение 4-6 недель, и остается нежный рубец. Возможна последующая косметическая коррекция рубца.
- Повторные телеангиектазии представляют собой очень мелкие красные сосуды в местах склерозированных вен. Могут появляться в сроки от 2 до 4 недель после лечения и исчезают в течение следующих 2 — 6 месяцев. Встречаются приблизительно в 30 % женщин, которые употребляют (или употребляли) гормональные контрацептивы и в 2 – 4 % всех других пациентов. Чаще всего встречается при использовании эластичных бинтов, чем лечебного трикотажа. В специальном лечении, как правило, не нуждаются, однако иногда продолжают курс приема венотонизируючщих препаратов.
- Формирование плотное тяжу, который влечет дискомфорт, — является осложнением катетерних склерооблитераций. В норме тяж, который образовался после склерозирования вены, можно обнаружить только после прицельной пальпации. В некоторых случаях образуется плотный, иногда болезненный тяж, что контуруется сквозь кожу и создает неудобства, особенно у астеничных пациентов.
Компрессионная пункционая склеротерапия
Компрессионная пункционая склеротерапия — это традиционный вариант флебосклерозуючого лечения, что позволяет избавиться от варикозно-трансформируемых подкожных вен. Методика является альтернативой хирургическому удалению несостоятельных притоков большой или малой подкожной вены и показанная в следующих ситуациях: - после устранения всех патологических рефлюксов путем оперативного лечения или альтернативными способами (ЕХО-склеротерапия, лазерной или радиочастотной коагуляции);
- для облитерации варикозных вен в участке трофической язвы с целью ее быстрейшего закрытия (при этом венозная трофическая язва должна находиться в стадии грануляции или эпителизации);
- для остановки и профилактики кровотечения из варикозной вены.
Суть методики компрессионной пункционой склеротерапии
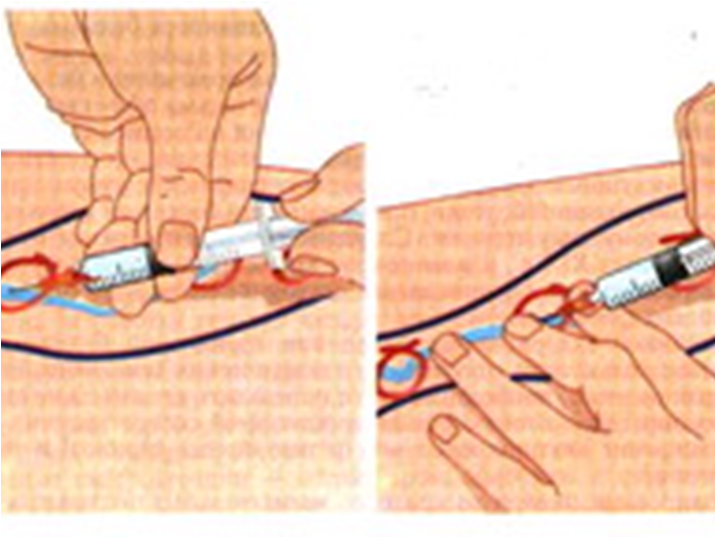
Перед процедурой выполняют маркировку варикозных вен в вертикальном положении, потому что в положении, лежа они спадаются. Для инъекций используются специальные шприцы и тонкие короткие иглы.
После процедуры необходима активизация и пешая прогулка на протяжении часа, после чего пациент возвращается к флебологу. Если нежелательные реакции отсутствуют, его отпускают домой, назначая круглосуточную эластичную компрессию и ежедневные пешие прогулки на расстояние 3-5 км. В другом привычный образ жизни сохраняется. Никаких ограничений физической активности и трудовой деятельности не предусматривается. В идеальном случае склерозированную вену определяют в виде плотного, неболезненного при пальпации тяжа без изменения над ним кожных покровов. Признаками надежной облитерации является полное исчезновение просвета вены на всем пораженном участке, сокращение ее диаметра в 2-3 разы по сравнению с выходным и отсутствие перавазальной воспалительной реакции (по данным УЗИ).
Foam-form склеротерапия
Foam-form (микропенная) склеротерапия — разновидность флебосклерооблитерации, при которой используют склерозант не в традиционной жидкой форме, а в виде очень мелкой пены (смесь с воздухом). Это позволяет создать объем препарата в несколько раз превышает объем исходного раствора при одинаковом содержании действующего вещества, которое повышает надежность и эффективность склерозирования вен и при этом снижает риск развития нежелательных осложнений.
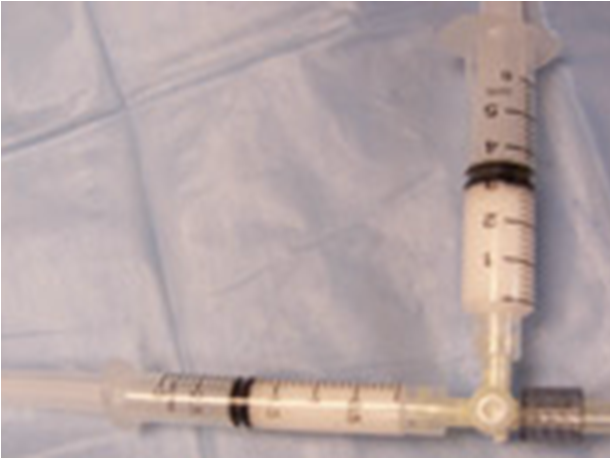
Для создания мелкодисперсной пены используют специальные устройства из двух шприцев, один из которых заполнен стерильным воздухом, соединенных переходником, который имеет три канала. Два канала предназначены для шприцев, третий для набора склеропрепарата из ампулы или флакона. В результате смешивания воздуха и склерозанта — формируется стойка мелкодисперсна пена, которая остается стабильной в течение 7-10 м. Шприц с ней отсоединяют от системы и приступают к выполнению склерооблитерации.
Микропенной форме склерозанта присущий ряд преимуществ в сравнении с традиционной формой склерозанта:
- пенный склерозант в отличие от жидкого вытесняет из вены кровь, что важно для более длительного и плотного контакта препарата со стенкой вены и последующей надежной склерооблитерации;
- увеличение обема препарата за счет воздуха позволяет снизить его количество (в мл жидкого раствора) и увеличить число склерозированных вен за один сеанс, который уменьшает длительность лечения;
- пена после введения содержится в склерозированной вене в отличие от жидкости, которая разбавляется кровью, это обеспечивает качественный склерозирующий эффект и снижает риск развития флебитов и тромбозов;
Флеболог имеет возможность визуального контроля за проведением процедуры. Пену можно равномерно распределять по варикозно-расширенным венам, используя мануальные приемы.
При УЗДГ препарат дает интенсивную ехотень, что дает возможность точно установить пределы его распространения в венозной системе и определить необходимость и место выполнения следующей инъекции.
Ехо-склеротерапия
Ехо-склеротерапия — разновидность склеротерапии, при которой происходит полный ультразвуковой контроль за пункцией вены и введением препарата, что позволяет выполнять склерозирование наиболее глубоко расположенных и больших вен.
Основными показаниями к ехо-склеротерапии является:
- склерозирование варикозно-измененных притоков, которые находятся глубоко в подкожной клетчатке;
- склерозирование несостоятельных перфорантных вен для устранения горизонтального рефлюкса, в том числе для лечения трофических язв;
- склерозирование магистральных стволов подкожных вен с использованием катетерной методики.
Для реализации ехо-склеротерапии необходимо наличие ультразвукового сканера с возможностью допплеровськое картирование кровотока. Ультразвуковой контроль позволяет добиться точной и безопасной пункции даже глубоко расположенных вен, в том числе несостоятельных перфорантов. По получении убедительных данных за то, что игла находится точно в просветительстве заинтересованной вены, врач выполняет введение склерозанта, контролируя при этом скоростные показатели кровотока.
Использование ультразвукового контроля и микропенной формы склерозанта позволяет выполнять облитерации больших венозных сегментов и устранять патогенетически значимые рефлюксы крови. Это ставит флебосклерооблитерацию в ряд радикальных безоперационых методик лечения начальных форм варикозной болезни.
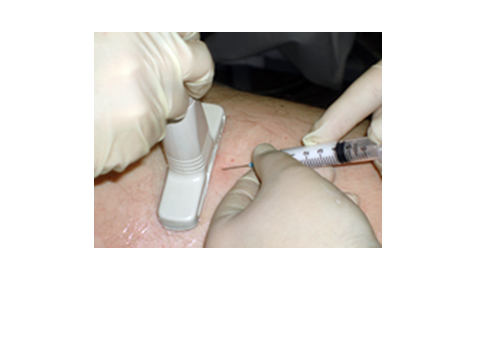
Компрессионная микросклеротерапия
Компрессионная микросклеротерапия является основным методом лечения сосудистых звездочек (телеангиектазий) и ретикулярных вен нижних конечностей (ХВН И стадии) и выполняется по эстетичным показателям при желании пациента.
Сосудистые звездочки — это локальное расширение поверхностных сосудов кожи диаметром 0,1-1,5 мм Телеангиектазия представляет собой пятно, которое поднимается над кожей красной или синюшной расцветки и уменьшает интенсивность расцветки при нажатии. Ретикулярные вены — это локальное расширение внутрикожных сосудов диаметром 2-3 мм, которые могут иметь разнообразные формы: линейные, ветвистые, звездчатые, сетчатые. Причины возникновения сосудистых звездочек полностью не изучены. Предусматривается, что наследственная склонность, дисбаланс женских половых гормонов, длительная нагрузка на ноги в вертикальном положении, беременность и роды является одними из причин, которые приводят к внутрикожному расширению сосудов. Иногда сосудистые звездочки бывают вызванные длительным приемом гормональных контрацептивов.
Сосудистые звездочки и ретикулярные вены условно относятся к стадии хронической венозной недостаточности (за классификацией СЕАР), однако в последнее время их рекомендуют рассматривать как самостоятельное заболевание. Встречаются они обычно у женщин среднего возраста, ничем кроме косметического дефекта не проявятся и к тяжелым осложнениям не приводят.
Процедура микросклеротерапии практически безболезнена, хорошо переносится, а если и требует усилий, то в основном от врача-флеболога. Она заключается во множественных микроинъекциях склеропрепарата непосредственно в сосудистые звездочки (телеангиектазии) и ретикулярные вены. Точность инъекций, правильный выбор концентрации и объема введенного склеропрепарата играют наиболее важную роль в решении этой проблемы.
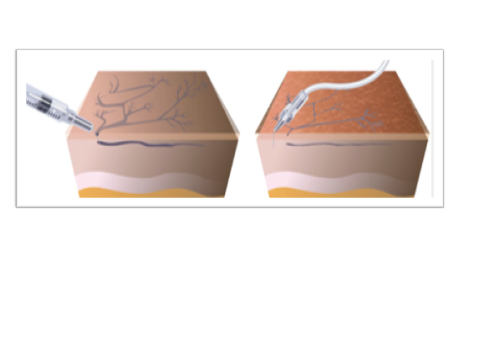
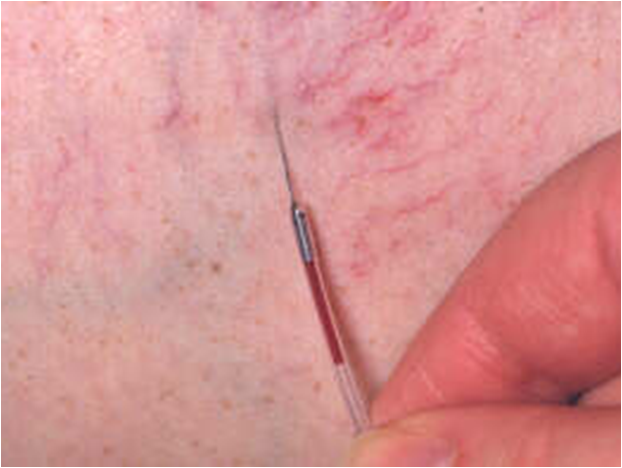
Микросклеротерапия ретикулярных вен может осуществляться, как в классическом варианте с использованием жидкого препарата, так и в более современной модификации с применением склерозанта в виде пены (склеротерапия пенной формой), что позволяет достичь еще более поражающих результатов.
Обычно за сеанс выполняется 5-10 инъекций, места пункций накрываются стерильными салфетками, прижимаются специальными латексными подушечками и осуществляется компрессия трикотажем или бинтом. Эластичная компрессия показана в течение 2-3 дней после сеанса. Косметический эффект достигается через 3-6 недель. Применение микросклеротерапии в большинстве случаев приводит к полному исчезновению венозной сетки. Элементы звездочек, которые остались могут быть успешно устранены с помощью лазерных методик в косметологических клиниках.
Противопоказание
Абсолютные противопоказания к склеротерапии:
- тяжелые системные заболевания (сердечно-легочная недостаточность, печеночно-почечная недостаточность);
- тромбоз глубоких вен и тромбофлебиты поверхностных вен;
- местная или общая инфекция;
- у лежащих или малоподвижных пациентов;
- аллергические диатезы;
- беременность и период лактации;
- облитерирующие заболевания артерий нижних конечностей (атеросклероз) при косточково-плечевом индексе меньше, чем 0,8 (противопоказанная компрессия);
- диабетическая ангиопатия;
- невозможность контролируемой внутрисосудистой инъекции.
Склеротерапия может быть ограничена к применению при следующих ситуациях:
- Ожирение — создает объективные трудности для наложения адекватного компрессионного бандажу, который снижает эффективность лечения и увеличивает риск возможных осложнений, может возникать невозможность контролируемой внутрисосудистой инъекции.
- Прием гормональных препаратов (гормональная контрацепция и заместительная гормонотерапия). Синтетические аналоги половых гормонов являются факторами риска для развития тромбофлебитов, гиперпигментации кожи и неоваскуляризации (образование новых сосудов). Оптимальным вариантом является склонение гормональных препаратов за 1,5 — 2 месяца перед склеротерапией, и возобновление их приема не раньше чем через 3 месяца по окончании лечения.
- Планирование беременности. Не рекомендуется склеротерапию проводить женщинам, которые планируют беременность в ближайших в 1-1,5 году в связи с высокой вероятностью рецидива варикоза.
- Предыдущее лечение алкоголизма. Все склерозирующие препараты производятся на основе спиртов, потому использовать их у больных, которые прошли лечение от алкогольной зависимости не заказной.
- Характер трудовой деятельности и образ жизни. Больные, которые при трудовой деятельности длительное время находятся в стоячем положении должны оперироваться.
- Жаркое время года. Высокая температура воздуха вызывает значительный дискомфорт при ношении компрессионного бандажу, а избыточная инсоляция может ухудшить эстетичный результат лечения.
- Психологическая неготовность пациента: пациент должен понимать, что склеротерапия не является наиболее радикальным методом лечения.
Видео презентация варикозно расширенных вен и лечение варикоза:
